Пересадка склетками запретила отторжение органов
Три свободные команды медиков рапортуют о пересадках органов человека, на протяжении которых удалось избежать отторжения донорских тканей практически без применения препаратов, подавляющих иммунитет. Удалось это благодаря разработке «тренировки» иммунной совокупности, но как это оказалось – не знают до тех пор пока и сами авторы новшества.
Сходу трём изучениям (1, 2 и 3), связанным с отторжением донорских органов, посвящены статьи, размещённые в открытом доступе в издании The New England Journal of Medicine. И не смотря на то, что до тех пор пока хороший опыт взят только у нескольких больных, учёные сохраняют надежду, что новая разработка окажет помощь тысячам людей по всему свету отказаться от тяжёлого курса терапии, следующего сходу за пересадкой органа.
Главная неприятность по окончании любой трансплантации — отторжение пересаженного органа иммунной совокупностью реципиента. Дабы избежать этого, применяют иммунноподавляющие препараты (ИПП), необходимость введения которых сохраняется у всех больных до самой смерти. Кроме того у тех, которым органы были пересажены от самых родных родственников.
Но использование ИПП подчас ведет к смерти больного от какого-нибудь другого заболевания, к примеру пневмонии.
Прошлые работы вторых учёных продемонстрировали, что мыши и мартышки смогут прожить и без дорогостоящей терапии, в случае если им в кровь ввести стволовые клетки крови донора органа.
Большая часть больных умирает по окончании операции трансплантации не из-за неточностей людей в белых халатах, а из-за «неправильных» действий собственного же организма (фото с сайта clipmarks.com).
Поясним. Из стволовых клеток костного мозга образуются белые клетки крови (лейкоциты), а также B-клетки и T-клетки. T-клетки формируют иммунный ответ организма (они способны распознавать чужеродные мишени), тогда как B-клетки производят антитела.
Отторжение трансплантированных тканей и органов происходит по причине того, что иммунная совокупность, найдя «чужака», начинает атаковать донорский орган и, в итоге, нарушает его работу.
Биологи поняли, что при пересадки больному плюрипотентных стволовых клеток донора оказавшиеся из них T-лимфоциты и B-клетки встраиваются в иммунную совокупность реципиента и пересаженный орган начинает восприниматься организмом как «частично собственный».
Последние изучения были совершены по схожему принципу.
Врач Майкл Стормон (Michael Stormon) и его коллеги из детской поликлиники в пригороде Сиднея Вестмиде (Children’s Hospital at Westmead) пересадили 9-летней девочке со скоротечным гепатитом печень погибшего 12-летнего мальчика. Её заболевание, препараты, подавляющие иммунитет, и цитомегаловирусная зараза так ослабили иммунную совокупность ребёнка, что её личные иммунные клетки были практически вытеснены производными стволовых клеток донорской печени.
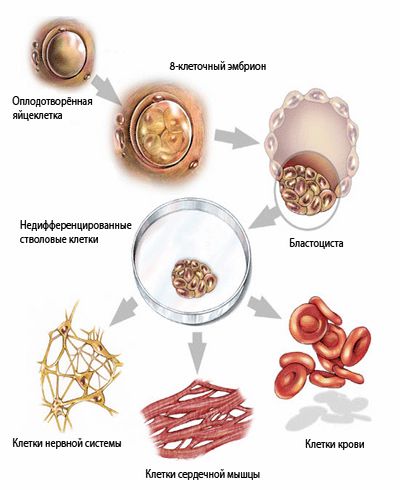
Стволовые клетки проходят в собственной жизни пара этапов «взросления» (от тотипотентных до унипотентных), любая из них способна на протяжении этого преобразования дифференцироваться либо взять определённую функцию. Плюрипотентными именуются стволовые клетки, каковые ещё не взяли собственную специализацию (иллюстрация с сайта csa.com).
Деми-Ли Бреннэн кроме того было нужно опять вакцинировать от эпидемического паротита и кори (свинки), так как донор ещё не прошёл эту вакцинацию.
Все процедуры и анализы юная пациентка проходила как в большинстве случаев, пара раз болела и лечилась. Но через девять месяцев по окончании трансплантации на протяжении стандартного анализа крови стало известно, что у девочки поменялся резус-фактор (больная перешла из группы резус-отрицательных в группу резус-хороших людей, каковым являлся её донор).
Доктора были много поражены, поскольку такое наблюдалось во всемирной врачебной практике в первый раз. Врачи решили не противостоять организму, и через год были отменены все иммунноподавляющие препараты.
По окончании настоящего медицинского чуда прошло вот уже пять лет, а Деми-Ли живёт совсем нормально без каких-либо дополнительных процедур либо операций.
Второй прецедент имел место в стенках медицинской школы Стэндфордского университета (School of Medicine, Stanford University) и был предъявлен общественности командой ревматологии и профессора иммунологии Сэмюэля Стробера (Samuel Strober).
Больному Ларри Ковальски (Larry Kowalski) пересадили почку в феврале 2005 года (в то время, когда ему было 47 лет), по окончании того как его старший брат дал согласие стать донором. Одновременно с этим ему были сделаны инъекции стволовых кроветворных клеток брата и назначена временная терапия, мешающая отторжению нового органа (Т-лимфоциты реципиента разрушали облучением и лекарствами). И уже через полгода иммунноподавляющие препараты были отменены.
Заболел Ларри за последние 35 месяцев только раз и по окончании краткосрочной госпитализации опять возвратился к работе. Он совсем здоров, уверяют доктора, в подтверждение тому Ковальски нормально катается на велосипеде и сноуборде, ныряет с аквалангом.
Многие годы доктора пробовали приблизиться к сегодняшним итогам. На фото Стробер (слева) и его ассистенты, и один из первых больных Марти Холмс (Marty Holmes) (справа) (фото Stanford University).
Не смотря на то, что этот «опыт» (в отличие от первого) был проделан с человеком намеренно, нельзя сказать, что биологи из Стэндфордского университета всецело отработали методику, поскольку Ковальски только один из семи больных, двое из которых так же, как и прежде принимают лекарственные препараты неизменно. Возможно, такие прекрасные результаты были достигнуты при с Ларри лишь по причине того, что почка досталась ему от брата .
Третий случай был взят в серии опытов в военного госпиталь Массачусетса (Massachusetts General Hospital) под управлением директора центра трансплантационной биологии (Transplantation Biology Research Center) Дэвида Сакса (David Sachs).
Участие в изучении приняли пять человек (в возрасте от 22 до 46 лет), им равно как и во втором случае, пересаживали почку и вводили стволовые клетки донора. Усложняло лечение то, что ни один из доноров почек не был родственником больных.
В первой группе антитела одного из трёх больных всё-таки привели к отторжению органа, по окончании чего на протяжении второй попытки его лечения (как и у следующих двух подопытных) врачи были вынуждены ввести дополнительное лекарство, которое подавляло выработку антител B-лимфоцитами.
Итог: четверо прекратили приём специальных препаратов в течение первых полутора лет по окончании трансплантации.
Любопытно, что в отличие от Ковальски, у которого и через два года по окончании операции генетические тесты выявляли наличие иммунных клеток брата, костный мозг больных третий группы не создавал донорские иммунные клетки. А потому учёным пока не светло, как больным удалось побороть отторжение новых органов.
«Трансплантация клеток костного мозга, — подводит результат Стробер, — вносит определённые риски. Но их может перевесить тот факт, что больной уже в течение нескольких лет по окончании операции может отказаться от побочных эффектов и дорогостоящей терапии „тяжёлых“ лекарств».
Действительно, тем, кто уже перенёс трансплантацию (в особенности от погибших доноров) эта «панацея» не окажет помощь, поскольку нужно наличие стволовых клеток того человека, что подарил больному «вторую жизнь».
на данный момент учёные подготавливаются продолжить собственные изучения на новых больных. В случае если всё отправится прекрасно, то эта методика спасения судеб может прийти в массовую врачебную практику уже через пять-десять лет.